Лечение псориаза на голове остается неразрешимой медицинской проблемой, несмотря на то что это самая частая форма болезни. В какой-то мере врачи умеют контролировать ее проявления. Однако о полном избавлении или хотя бы о длительной ремиссии медики речи не ведут. Этим данная разновидность псориаза доставляет неприятности врачам.
В то же время если локти и колени под одеждой скрыть относительно легко, то волосистую часть головы и лицо так просто не спрятать. Из-за этого данный вид псориаза доставляет особенные неприятности пациентам, принося не только физические, но и выраженные психологические страдания.
Вот почему вопрос: «Как победить псориаз на голове?» — так важен. Наша статья — ответ на него.
Далее мы подробно разбираем и сравниваем методы, которые врачи используют в лечении псориаза на голове. Как эти методы работают и по каким схемам применяются. Говорим об их эффективности и безопасности. И отдельно обсуждаем, есть ли какие-то другие подходы, лишенные недостатков медицинского и в то же время действительно способные избавить от этой формы псориаза.
Содержание статьи
- Обзор медицинских средств для лечения псориаза головы
- Проблемы лечения псориаза на голове
- I. Наружные средства — основа медицинских методов лечения
- Сложности наружной терапии
- 1. Гормональные средства — первая линия медицинской обороны
- 2. Аналоги витамина Д (кальципотриол)
- 3. Деготь
- 4. Ингибиторы кальциневрина
- 5. Антралин (дитранол)
- 6. Аналоги витамина А (ретиноиды)
- 7. Салициловая кислота и мочевина
- 8. Увлажняющие средства и эмоленты
- 9. Фототерапия: ультрафиолетовая расческа и лазер
- Что эффективнее: гормоны или аналоги витамина Д?
- Эффективен ли деготь?
- Самое эффективное средство
- II. Системные средства — надежен ли медицинский тыл?
- Медицинский подход не способен избавить от псориаза
- Выход есть, или как избавиться от псориаза на голове
- Важные выводы
Обзор медицинских средств для лечения псориаза головы
Прежде чем приступать к лечению псориаза на голове, важно убедиться в правильности поставленного диагноза. Поскольку на коже головы могут возникать другие болезни, внешне похожие на псориаз. И также важно оценить тяжесть заболевания, чтобы подобрать подходящий метод терапии.
Хочу разобраться...
Читайте подробнее о том, как выглядит псориаз на голове, как оценить его тяжесть и как отличить от других заболеваний
Чтобы понять, как работают различные методы лечения, важно понимать причины и механизмы развития болезни.
Центральную роль в развитии псориаза играет иммунное воспаление.
Оно развивается у генетически предрасположенных людей в ответ на действие внешних факторов.
Хочу разобраться...
Читайте подробнее о причинах и механизмах развития псориаза
Роль медицинских средств заключается в нарушении механизмов развития этого иммунного воспаления.
Средств для лечения псориаза на голове в медицинском арсенале довольно много. Все медицинские методы можно разделить на 2 большие группы.
I. Наружные средства.
Это основа терапии. Именно с них врачи обычно начинают лечение псориаза на голове.
К ним относятся:
- гормоны,
- аналоги витамина Д,
- деготь,
- ингибиторы кальциневрина,
- антралин,
- аналоги витамина А,
- смягчающие, увлажняющие и кератолитические средства,
- фототерапия.
II. Системные препараты.
Если предыдущие методы наружной терапии не помогли, врачи обращаются к системным средствам:
- традиционным,
- биологическим.
Ниже мы рассмотрим каждое из этих средств подробно: их механизмы действия, схемы лечения, достигаемый результат и побочные эффекты. Однако перед этим важно понять проблемы, с которыми связано лечение псориаза на голове любыми медицинскими средствами.
Проблемы лечения псориаза на голове
Казалось бы, средств в распоряжении врача, как мы увидели выше, более чем достаточно. Однако на самом деле такое разнообразие медицинских средств скорее говорит об отсутствии лекарства или метода, который действительно помогал бы избавиться от псориаза.
Данные исследования показывают печальную картину длительности заболевания:

- Подавляющее большинство пациентов (86%) страдают от псориаза волосистой части головы больше 5 лет,
- две трети (71%) — больше 10 лет,
- и почти половина (46%) — продолжают страдать больше 20 лет.
Эти цифры подтверждают, что, к сожалению,
у медицины нет эффективного средства, которое было бы способно избавить от псориаза на голове.
Иначе почти каждый второй пациент не вынужден был бы жить с этой болезнью более 20 лет.
В дополнение к этому почти у половины больных поражено больше 50% поверхности волосистой части головы. И 84% из них страдают от псориаза на голове постоянно или бо́льшую часть времени с момента начала болезни.
Также и сами врачи считают, что псориаз неизлечим.
Поэтому основная цель врачей — не вылечить болезнь, а лишь устранить ее симптомы на как можно более длительный срок, достигнув ремиссии.
Таким образом, медицинские средства не устраняют причины болезни. Из-за этого после прекращения лечения псориаз возвращается снова.
В то же время все медицинские средства и методы лечения не безвредны.
Пусть они и помогают устранить внешние проявления болезни, но риск возникновения побочных эффектов при этом высок.
И чем серьезнее сами препараты, тем более опасными могут быть и их неблагоприятные эффекты. Поэтому к выбору лечения необходимо подходить взвешенно и осторожно, а само лечение проходить под контролем врача.
Сначала мы опишем лечение псориаза на голове наружными средствами, а затем перейдем к рассмотрению системных препаратов.
I. Наружные средства — основа медицинских методов лечения
Пациенты с псориазом волосистой части головы в первую очередь жалуются на зуд, шелушение и покраснение кожи.
Для устранения этих внешних проявлений болезни медики вначале применяют наружные средства — это основа терапии псориаза на голове.
К наружным можно отнести 3 категории методов:
1. Первая из них — это наружные препараты:
- гормональные средства (глюкокортикоиды),
- аналоги витамина Д (кальципотриол),
- деготь,
- ингибиторы кальциневрина,
- антралин (дитранол),
- аналоги витамина А (ретиноиды),
2. В качестве вспомогательных к категории наружных средств относятся вещества, которые помогают справиться с некоторыми из проявлений болезни, но не являются самостоятельными методами лечения. К таким средствам относятся:
- кератолитики — отшелушивают кожу,
- увлажняющие средства и эмоленты — увлажняют кожу и делают ее более гладкой и мягкой.
3. Особняком стоят методы фототерапии. Для лечения псориаза на голове применяют два основных типа излучения:
- ультрафиолетовое,
- лазерное.
О каждом из этих средств мы расскажем подробно чуть ниже. А перед этим важно рассмотреть проблемы и особенности наружной терапии псориаза на голове.
Сложности наружной терапии
При лечении псориаза волосистой части головы наружными средствами и врачи, и пациенты сталкиваются с несколькими особыми проблемами. К ним относятся:
- обилие волос на коже головы,
- близость чувствительной кожи лица,
- врачи не дают четких инструкций по лечению.
Рассмотрим эти проблемы подробнее.
Волосы мешают

Волосы — первая причина неудач. Из-за них наружные средства, которые легко использовать на коже других частей тела, на голове могут быть неэффективны или даже полностью неприменимы.
Сами пациенты с псориазом головы наиболее важными свойствами наружных средств называют:
- эффективность и максимальную безопасность при длительном лечении,
- простоту использования, в частности, отсутствие маслянистых компонентов в составе препаратов.
Эти два фактора прямо влияют на приверженность пациента терапии, то есть будет ли больной соблюдать назначения врача.
По первому критерию — эффективности и безопасности — все наружные лекарственные средства с одним и тем же действующим веществом примерно одинаковы.
Второй же критерий — простота использования — относится скорее к лекарственной форме.
Мазь и крем неудобно использовать на голове
Лекарственная форма — это основа препарата, те дополнительные компоненты, которые обеспечивают доставку действующего вещества в нужное место.
Мазь, крем и эмульсия — это виды лекарственных форм. Все они содержат масла или другие жироподобные компоненты.
Отсюда два главных недостатка применения этих лекарственных форм на коже головы:
- Во-первых, вначале их приходится сложно и долго на кожу головы наносить, а потом — сложно и долго смывать. В то же время у большинства пациентов нет времени наносить и смывать препараты каждый день и даже несколько раз в день.
- Во-вторых, эти компоненты склеивают волосы, что делает их грязными на вид. Однако мало кто согласится выйти из дома с грязными слипшимися волосами.
Поэтому мазь, крем и эмульсию из-за жировой основы неудобно использовать на волосистой части головы.
Шампунь, лосьон, гель или пена — другие лекарственные формы. Одни, например, шампуни, не оставляют на коже головы надолго. Другие, например, лосьон, быстро высыхают.
И, что важно, в их составе нет жиров. Поэтому они не портят внешний вид волос и их гораздо удобнее использовать.
Сами пациенты с псориазом на голове по-разному оценивают удобство лекарственных форм.
Наиболее удобные формы в порядке убывания:
- шампунь — самая удобная лекарственная форма,
- лосьон,
- гель,
- пена.
Самые неудобные формы в порядке убывания:
- мазь — наименее удобная лекарственная форма,
- крем,
- эмульсия.
Чувствительная кожа лица рядом
Волосистая часть головы граничит с кожей лица, которая тоньше и чувствительнее.
Поэтому использование наружных средств на коже головы может вызвать развитие нежелательных явлений на лице.
Например, если гормональные средства для лечения псориаза будут регулярно попадать на лицо, это может привести к возникновению:
- раздражения,
- атрофии кожи,
- угрей (акне).
К тому же псориаз волосистой части головы может выходить за край роста волос, поражая кожу лба. А при себопсориазе часто поражаются надбровные дуги, переносица, складка под носом (назолабиальная, или носогубная, складка).

Лечить эти состояния приходится с учетом повышенной чувствительности кожи лица к наружным средствам.
Например, при использовании наружных гормональных средств существует высокий риск развития побочных действий. Поэтому они либо совсем неприменимы на коже лица, либо могут быть использованы только кратко.
Врачи не дают четких инструкций
Часто сами врачи дают неточные рекомендации по применению наружных препаратов или даже не дают никаких. Это также отрицательно сказывается на результатах лечения.
Это подтверждают данные исследователей из Нидерландов. Большинство врачей (82%) не дали своим пациентам инструкции о длительности лечения наружными средствами: 63% оставили длительность курса на усмотрение самих больных и 19% вообще ничего об этом не сказали.

Поэтому нет ничего удивительного, что отсутствие четких инструкций и контроля со стороны врача вынуждают пациентов самостоятельно управлять лечением.
В итоге 3 из 4 пациентов (72%) лечились наружными средствами больше 8 недель. При этом скорее всего речь шла преимущественно о лечении гормональными препаратами — именно их чаще всего назначают врачи. Однако из-за побочных эффектов их вообще не рекомендуется использовать дольше 8 недель.
Теперь посмотрим на то, как обстоят дела с частотой применения наружных препаратов.

Треть врачей (35%) оставили частоту нанесения препарата на усмотрение пациента. Еще 14% врачей дали рекомендации применять средство несколько раз в неделю.
В итоге же несколько раз в неделю пользовались препаратом 4 из 10 пациентов. А этого недостаточно для эффективного устранения проявлений псориаза на голове.
Так как по инструкции самые часто назначаемые средства — гормоны и аналоги витамина Д — требуют ежедневного применения.
В то же время иногда и сами пациенты решают не следовать рекомендациям врача. Так, самой распространенной причиной несоблюдения назначений было желание пациентов использовать наружное средство реже. Так ответили 6 из 10 пациентов.

Таким образом, все эти причины ведут к нарушению схемы применения наружных средств. Длительность лечения превышает допустимую, а наносятся средства реже необходимого.
Из-за этого могут развиться побочные явления препаратов, а эффективность в устранении проявлений болезни будет низкой.
Мы рассмотрели основные проблемы применения наружных средств для лечения псориаза головы.
Однако у разных наружных средств есть свои особенности, которые влияют на результаты избавления от признаков псориаза. Далее мы рассмотрим механизмы действия, лекарственные формы, схемы применения и нежелательные явления каждого препарата отдельно.
1. Гормональные средства — первая линия медицинской обороны
Глюкокортикоиды (также глюкокортикостероиды, или в этой статье кортикостероиды, а также просто — гормоны) — главная опора врачей в лечении псориаза на голове.
Глюкокортикоиды оказывают выраженное противовоспалительное действие.
Оно возникает благодаря тому, что гормоны:
- подавляют деление клеток кожи,
- угнетают активность иммунных клеток,
- снижают выработку стимулирующих воспаление веществ,
- сужают просвет сосудов.
По принятой в России европейской классификации глюкокортикоиды бывают четырех классов: I класс — слабые, IV класс — очень сильные. Гормоны для наружного применения доступны в разных дозировках и лекарственных формах.
Чаще всего для лечения псориаза на голове применяют:
- клобетазол — очень сильный гормон IV класса,
- бетаметазон — сильный глюкокортикостероид III класса,
- флуоцинолон — сильный гормон III класса.
Они же лучше всего изучены в немногочисленных клинических исследованиях кортикостероидов при псориазе на голове.
Теоретически чем сильнее гормональное средство, тем выше его способность устранять внешние проявления псориаза.
Однако с ростом активности повышается и риск развития нежелательных явлений, особенно при длительном лечении.
И в первую очередь это верно для пациентов с псориазом. Ведь псориаз — заболевание хроническое, то есть длительно текущее, которое медицина считает вообще неизлечимым. Поэтому и лечение требуется длительное.
Традиционные лекарственные формы для лечения псориаза на теле — это мазь и крем. Однако, как мы рассмотрели выше, эти формы неудобно использовать на коже головы.
Что толку от мази, которая по сравнению с гелем лучше проникает в кожу, если пациент отказывается ее использовать. Потому что из-за волос наносить мазь на кожу головы неудобно, волосы выглядят жирными, а в завершение мазь плохо смывается.
Поэтому для удобства использования на коже головы глюкокортикоиды выпускают также в виде:
- шампуня,
- пены,
- геля,
- лосьона.
Побочные действия наружных гормональных средств
Все гормональные средства вызывают побочные действия (нежелательные явления).
Однако большинство врачей считает, что пользы от наружных гормонов больше, чем вреда. И что высокая эффективность в устранении проявлений псориаза оправдывает риски от их применения.
Побочные действия бывают местными и системными.
Давайте рассмотрим этот важный вопрос побочных действий глюкокортикоидов подробнее.
Местные побочные действия
Местные нежелательные явления возникают локально, то есть в области нанесения препарата на кожу.
Основной местный нежелательный эффект — это истончение и нарушение структуры кожи, по-научному атрофия.
Она сопровождается:
- покраснением кожи — эритемой,
- стойким расширением мелких сосудов кожи — телеангиэктазиями,
- множественными мелкими кровоизлияниями — пурпурой.

На коже лица гормоны могут также вызвать:
- расширение сосудов и гнойнички — розацеа,
- воспаление кожи вокруг рта — периоральный дерматит,
- угри — акне.
При попадании в глаза гормоны способны привести к:
- помутнению хрусталика — катаракте,
- повышению внутриглазного давления — глаукоме.
Системные побочные действия
Из-за превышения дозировки или длительности лечения гормоны проникают через кожу в кровь.
В этом случае гормоны могут обратимо нарушить работу эндокринных желез.
Это может привести к:
- ожирению — отложению жировой ткани в области лица, шеи груди и живота,
- лунообразному (округлому) лицу с ярким румянцем,
- снижению мышечной массы,
- снижению плотности костей — остеопорозу,
- глаукоме и катаракте,
- повышению уровня глюкозы в крови и/или моче,
- повышению артериального давления,
- к выпадению и ломкости волос,
- у детей – к задержке набора массы тела и роста.
Рассмотрим три наиболее часто применяемых гормональных средства при лечении псориаза на голове: клобетазол, бетаметазон, флуоцинолон.
1.1) Очень сильный гормон клобетазол
Клобетазол, или клобетазола пропионат, применяется в лечении псориаза на голове очень часто. Это очень сильный наружный глюкокортикоид IV класса.
Он выпускается в разных лекарственных формах:
- мазь,
- крем,
- гель,
- раствор,
- лосьон,
- пена,
- шампунь.
Но не во всех странах доступны все эти лекарственные формы. Например, в российских аптеках клобетазол продается только в виде мази, крема и шампуня.
Выше мы уже говорили, что из-за жировой основы мазь и крем применять на голове неудобно.
Поэтому единственная лекарственная форма клобетазола, которая лучше всего подойдет для пациентов с псориазом на голове и которую можно купить в аптеке, — это шампунь.
Гормональный шампунь с клобетазолом
Шампунь с клобетазолом под названием Этривекс выпускает швейцарская компания Галдерма.

Лечение этим шампунем состоит из двух курсов:
- основного и
- поддерживающего.
Основной курс
Во время основного курса шампунь используют ежедневно 1 раз в день.
Для одного раза достаточно половины столовой ложки препарата, примерно 7,5 мл.
Что делают:
- шампунь наносят на сухую кожу головы,
- тщательно втирают в участки пораженной кожи,
- оставляют на 15 минут, ничем голову не покрывая,
- затем смывают шампунь водой,
- можно дополнительно вымыть голову обычным шампунем, если необходимо.
Нельзя использовать больше 50 мл шампуня в неделю.
При превышении этой дозы есть риск всасывания клобетазола в кровь и развития неблагоприятных системных явлений.
Также нельзя использовать шампунь ежедневно дольше 4 недель.
Если за это время эффекта нет, лечение нужно прекратить и проконсультироваться с врачом по поводу правильности диагноза и изменения терапии.
Поддерживающий курс
После основного курса переходят к поддерживающей терапии.
Шампунь наносят по схеме, которая была описана выше, но не ежедневно, а только 2 раза в неделю.
Это помогает поддержать эффект, достигнутый за время основного курса, устранит шелушение, которое еще осталось, и предотвратит возвращение псориаза.
Производитель утверждает, что поддерживающая терапия эффективна в течение полугода.
Но в то же время немногочисленные клинические исследования глюкокортикостероидов при псориазе волосистой части головы ограничивались именно полугодом. Хотя за это время серьезных побочных эффектов не было, последствия более длительного применения кортикостероидов на голове не изучались.
1.2) Сильный гормон бетаметазон
Бетаметазон (бетаметазона дипропионат) — другой часто применяемый гормон при псориазе на голове. Это сильный глюкокортикоид III класса.
В российских аптеках можно купить препараты с бетаметазоном и в качестве единственного активного компонента, и в сочетании с другими действующими веществами.
Например, доступны комбинированные средства. В них, помимо бетаметазона, входят аналог витамина Д (кальципотриол) или салициловая кислота.
При псориазе волосистой части головы бетаметазон используют в форме:
- спрея,
- геля вместе с аналогом витамина Д (кальципотриолом),
- раствора вместе с салициловой кислотой.
а) Гормональный спрей с бетаметазоном
Белодерм — линейка наружных средств хорватской компании Белупо. В нее входят мазь, крем и спрей. В каждой из этих форм бетаметазон — единственное активное вещество.
Для лечения псориаза на голове применяют спрей — Белодерм Экспресс.

Спрей распыляют на пораженную кожу с расстояния 5-15 см 1-2 раза в день, нажимая на дозатор флакона 1-2 раза.
Чтобы избежать нежелательных явлений, нельзя применять больше 50 мл спрея в неделю.
Этот объем соответствует примерно 500 нажатиям на дозатор. Таким образом, максимальное количество нажатий не должно превышать 35 на один раз, если пользоваться спреем два раза в день.
Так же как и с другими глюкокортикостероидами, курс лечения не должен длиться более 4 недель.
Если лечение не приносит результата, нужно обратиться к врачу для пересмотра диагноза и изменения терапии.
б) Гормональный лосьон с бетаметазоном и салициловой кислотой
Комбинация кортикостероида бетаметазона и салициловой кислоты в России продается под названием Белосалик Лосьон. Как и Белодерм, его выпускает хорватская Белупо.
Мазь с тем же составом называется Белосалик без указания лекарственной формы.

По инструкции лосьон нужно наносить на пораженные участки кожи тонким слоем 2-3 раза в день.
Курс лечения не должен превышать 3 недель.
Если необходимо более продолжительное лечение, препарат применяют через день.
Салициловая кислота используется в этой комбинации как кератолитическое средство. Она растворяет роговые чешуйки псориатических бляшек. А это облегчает проникновение гормона в кожу.
Насколько салициловая кислота действительно повышает эффективность гормональных средств, мы рассказываем ниже.
в) Гормональный гель с бетаметазоном и кальципотриолом
Комбинацию гормона бетаметазона и аналога витамина Д (кальципотриола) (о нем читайте дальше) в форме геля под названием Ксамиол выпускает датская ЛЕО Фарма.

Гель Ксамиол наносят на пораженную кожу волосистой части головы 1 раз в сутки и не более 15 г за раз. Обычно при псориазе на голове достаточно от 1 до 4 г геля в сутки. Четыре грамма препарата по объему соответствуют примерно 1 чайной ложке. Гель оставляют на весь день или всю ночь не смывая.
Максимальная недельная доза не должна превышать 100 г.
Иначе есть риск всасывания кальципотриола в кровь и повышения уровня кальция в крови — гиперкальциемии. Системные нежелательные явления могут развиться и из-за всасывания глюкокортикостероида.
При псориазе на голове курс лечения Ксамиолом не должен продолжаться дольше 4 недель. Более длительное применение препарата следует согласовать с лечащим врачом.
После длительного курса лечение Ксамиолом прекращают постепенно, чтобы избежать синдрома отмены, или рикошета, — быстрого возврата болезни и с более тяжелыми проявлениями.
Также в аптеках продается комбинированный препарат бетаметазона с кальципотриолом в виде мази — Дайвобет. Но мазь (как мы обсуждали выше) использовать на волосистой части головы неудобно.
1.3) Сильный гормон флуоцинолон в форме геля
Флуоцинолон (флуоцинолона ацетонид) — сильный кортикостероидный гормон III класса, в российских аптеках продается в форме геля. Его под названием Флуцинар выпускает польская Ельфа.

Это единственный на российском рынке некомбинированный гормональный препарат в форме геля.
Он содержит только одно активное вещество — глюкокортикоид флуоцинолон.
Гель используют от 1 до 3 раз в день, но не больше 2 г в сутки и не больше одной 15-граммовой тубы геля в неделю.
Максимальная продолжительность лечения, которую указывает производитель в инструкции, — 2 недели.
Что в 2 раза короче, чем у других глюкокортикостероидов, например, у спрея с бетаметазоном или шампуня с клобетазолом. По всей видимости, это связано с более частыми побочными эффектами препарата.
Местные инъекции гормонов
В научной литературе встречаются лишь единичные сообщения об эффективности введения гормональных препаратов с помощью шприца — инъекциях — при стойком псориазе волосистой части головы. Специальных же исследований на эту тему не проводилось.
Несмотря на это в 2009 году Национальный Фонд Псориаза США рекомендовал местные инъекции при этой форме заболевания в качестве терапии второй линии — после наружных средств и до фототерапии и системных средств.
О местных инъекциях кортикостероидов мы подробно писали в статье о лечении псориатического поражения ногтей.
На этом мы заканчиваем обсуждение гормональных препаратов и переходим к другим наружным средствам.
2. Аналоги витамина Д (кальципотриол)
Кальципотриол представляет собой синтетический аналог витамина Д.
Кальципотриол снижает скорость деления основных клеток кожи (кератиноцитов) и ускоряет их превращение в зрелые формы.
Некомбинированный, то есть однокомпонентный препарат с кальципотриолом в России сейчас продается только в виде мази Дайвонекс. А мазь — не самая удобная лекарственная форма для волосистой части головы.

Раньше в российских аптеках продавались также лосьон и крем с кальципотриолом. Для кожи головы больше подходит лосьон. Можно использовать и гель. Однако в форме геля продается только комбинация кальципотриола с бетаметазоном, сильным гормоном III класса, что ограничивает его применение.
Из местных побочных эффектов аналог витамина Д часто вызывает раздражение, жжение, разного рода сыпь, а также сухость, зуд, покраснение и шелушение кожи.
Хотя в комбинации с глюкокортикоидом эти нежелательные явления возникают реже.
Из системных нежелательных явлений кальципотриол очень редко вызывает повышение уровня кальция в крови и моче.
Это нужно учитывать при назначении аналогов витамина Д пациентам с мочекаменной болезнью.
3. Деготь
Деготь в лечении кожных заболеваний используют уже больше двух тысяч лет, а в лечении псориаза — больше ста. В медицине применяют:
- каменноугольный деготь,
- древесный деготь — например, березовый или ивовый.
В России распространен в основном деготь березовый, который можно недорого купить в любой российской аптеке.
Как деготь работает, ясно не до конца. Считают, что он:
- регулирует созревание клеток кожи,
- оказывает противовоспалительное,
- сосудосуживающее,
- противогрибковое,
- обеззараживающее,
- сильное противозудное действия,
- уменьшает покраснение.
Основные недостатки дегтя:
- обладает сильным специфическим и для многих неприятным запахом,
- пачкает одежду,
- при длительном применении окрашивает кожу, а светлые волосы делает темнее,
- требует длительного контакта с кожей.
Современные же лекарственные формы с дегтем, например, шампуни или лосьоны, этих недостатков лишены.
Однако дерматологи не верят в эти новые средства. Они считают чистый деготь более эффективным, хотя и менее удобным.
Деготь способен провоцировать раздражение кожи и воспаление волосяных фолликулов (луковиц волоса) — фолликулит. Обычно он проходит через 3-5 дней после прекращения терапии.

Также в месте нанесения дегтя может возникнуть жжение. Оно обычно проходит или в течение первых 15 минут, или через 2-3 последующих нанесения препарата.
Перед тем как использовать деготь, нужно проверить реакцию на него.
Для этого нанесите немного дегтя на запястье или предплечье (часть руки от запястья до локтя) и понаблюдайте в течение суток. Если отека, покраснения, непроходящего зуда или других подобных явлений нет, деготь использовать можно. В целом деготь редко вызывает аллергический контактный дерматит, да и кожа головы к нему не склонна.
Считается, что в борьбе с псориазом более эффективен каменноугольный деготь. Однако кроме того, что его сложно купить в России, каменноугольный деготь повышает восприимчивость кожи к ультрафиолету. Это приводит к повышенному риску возникновения ожогов. А они, в свою очередь, могут спровоцировать обострение псориаза из-за феномена Кебнера.
Поэтому кожу, на которую наносили каменноугольный деготь, нужно защищать от солнца.
На эффекте восприимчивости к ультрафиолету основана терапия по методу Геккермана.
Древесный же деготь, по всей видимости, не повышает восприимчивость кожи к ультрафиолету.
При длительном и обширном применении деготь может оказать системное токсическое действие на почки.
Такой эффект может проявиться, если наносить деготь в течение продолжительного периода времени более чем на 10-25% поверхности тела. В этом случае в моче появляется белок, а на воздухе ее цвет через некоторое время становится темно-зеленым («оливковая моча»).
Однако при лечении псориаза на голове вряд ли стоит ожидать дегтярного отравления.
Это объясняется тем, что площадь всего кожного покрова головы равна только 10% общей поверхности тела.
Также деготь содержит вещества с канцерогенной активностью. То есть потенциально он может способствовать развитию злокачественных опухолей кожи. В научной литературе были описаны два десятка случаев таких опухолей в области паха и половых органов, но в этих зонах деготь не применяют. Однако в первую очередь подозрения в канцерогенной активности падают на каменноугольный деготь, который в России найти трудно.
На российском рынке доступно множество шампуней с дегтем.
Большинство из них продаются как средства против перхоти — легкой степени себорейного дерматита.
Шампунь с дегтем
В российских аптеках можно приобрести, например, Фридерм Деготь — шампунь американской компании Мерк Шарп и Доум (МСД).

В предыдущую формулу этого шампуня входил каменноугольный деготь, в новой формуле — деготь из ивы белой (ветлы) с концентрацией 0,5%.
Шампунь с дегтем применяют как обычный шампунь. Его наносят на влажные волосы, вспенивают и смывают, затем наносят повторно, оставляют на 5 минут и вновь смывают.
Курс лечения состоит из двух периодов:
- основного — в первые 2 недели Фридерм Деготь используют 2 раза в неделю,
- поддерживающего — в течение последующих 1,5-2 месяцев шампунь используют 1-2 раза в неделю.
Курс лечения можно повторять.
Самодельные средства с березовым дегтем
Березовый деготь получают нагреванием березовой коры без доступа воздуха — сухой перегонкой.
В аптеках чистый березовый деготь продается во флаконах темного стекла в объеме до 100 мл.

Многие пациенты с псориазом используют березовый деготь в собственных рецептах шампуней или лечебных масок для кожи головы, добавляя в них от 5 до 20% чистого дегтя.
В качестве основы для маски используют, например, легкий увлажняющий крем или косметическую маску для волос. Такую самодельную маску наносят на кожу головы, надевают шапку и оставляют на ночь.
Самодельный дегтярный шампунь используют как обычный: наносят на мокрые волосы, держат в течение 5 минут, смывают и затем вновь повторяют эту процедуру. В конце можно дополнительно вымыть голову обычным шампунем.
Если кожа головы покрыта большим количеством корок, до применения маски их размягчают.
Для этого перед нанесением средства с дегтем используют кератолитические препараты с салициловой кислотой или мочевиной (о них мы рассказываем ниже).
4. Ингибиторы кальциневрина
Ингибиторы кальциневрина подавляют иммунную систему, которая при псориазе излишне активируется.
То есть работают как иммунодепрессанты. Они блокируют (ингибируют) кальциневрин — фермент клеток иммунной системы Т-лимфоцитов. В результате в зоне псориатического воспаления снижается активность этих клеток и подавляется выработка стимулирующих воспаление веществ — цитокинов.
Ингибиторы кальциневрина — такролимус и пимекролимус — как наружные средства назначают для лечения атопического дерматита (экземы).
В лечении же псориаза их официально не применяют.
Кроме мази и крема, другие наружные лекарственные формы с ингибиторами кальциневрина (например, гель) в российских аптеках не продают.

Мазь с такролимусом Элидел доступна в двух концентрациях — 0,03% и 0,1%. В более низкой концентрации препарат назначают детям начиная с 2 лет.

В 2008 году были опубликованы результаты исследования 0,1% мази с такролимусом.
При лечении псориаза на голове и лице такролимус оказался эффективнее 5%-ой мази с дегтем.
Другие исследования подтвердили эффективность такролимуса в наружном лечении вульгарного псориаза, в особенности на лице, в области половых органов и крупных складок.
Такролимус плохо проникает через толстые псориатические бляшки из-за своей высокой молекулярной массы. Поэтому, чтобы повысить проницаемость кожи, на бляшки сначала наносили гель с 6%-ой салициловой кислотой. Гелю давали полностью высохнуть и только после этого использовали мазь с такролимусом.
В результате у пациентов с псориазом значительно сократились:
- шелушение,
- покраснение кожи,
- зуд.
Самые частые неблагоприятные явления при использовании ингибиторов кальциневрина:
- средней степени зуд,
- чувство жжения в месте нанесения.
Однако они довольно быстро проходят при продолжении терапии.
В отличие от глюкокортикоидов ингибиторы кальциневрина не вызывают атрофию кожи и другие типичные осложнения гормональной терапии.
Поэтому их считают более удачным выбором при использовании, например, на коже лица, то есть там, где применение гормональных средств нежелательно или невозможно.
5. Антралин (дитранол)
Антралин также известен под названием дитранол. Его используют в лечении псориаза уже более 100 лет.
В Россию с конца 90-х антралин официально не поставляется.
Полностью механизм действия антралина не изучен. В частности, при псориазе он подавляет механизмы развития иммунного воспаления.
По данным некоторых исследований, по эффективности антралин сравним с очень сильным гормоном клобетазолом (IV класс) и превосходит аналоги витамина Д (кальципотриол).
Среди основных недостатков дитранола:
- сильное покраснение кожи,
- сильное раздражение здоровой кожи вокруг псориатических бляшек вплоть до язв и пузырей,
- окрашивание в красно-коричневый цвет кожи, волос, ногтей и одежды.

Однако обычно нежелательные явления при лечении дитранолом не приводят к прекращению лечения.
Безопасность антралина позволяет использовать его в лечении псориаза у детей.
6. Аналоги витамина А (ретиноиды)
Тазаротен — это синтетический аналог витамина А, по-другому ретиноид. В медицине используют способность ретиноидов регулировать рост клеток, в том числе и клеток кожи.
При лечении псориаза тазаротен применяют наружно.
Тазаротен может вызвать раздражение кожи, которое обычно не приводит к прекращению терапии.
В Россию препарат официально не поставляется.
За рубежом тазаротен выпускают в том числе в виде геля, который можно использовать для лечения псориаза на голове.
Хотя тазаротен входит в европейские рекомендации по лечению псориаза волосистой части головы, клинических исследований по этому поводу не проводилось.
7. Салициловая кислота и мочевина
Салициловая кислота и мочевина относятся к кератолитическим средствам.
Кератолитики — это вещества, которые активно отшелушивают роговые чешуйки поверхностного слоя кожи.
Поэтому их применяют в случае сильного шелушения на коже головы.
Мочевина и салициловая кислота — два кератолитика, которые используют чаще остальных.
Основная цель применения кератолитиков — повысить эффективность лечения наружными средствами, например, гормонами.
Такой результат достигается благодаря тому, что кератолитики повышают проницаемость кожи для наружных средств. Это происходит за счет двух основных действий кератолитиков, они:
- устраняют повышенное ороговение — избыточное наслоение роговых чешуек,
- смягчают роговой слой (поверхностный слой кожи) и насыщают его водой — гидратируют кожу.
Дополнительные эффекты кератолитиков:
- ослабляют зуд и дискомфорт,
- восстанавливают барьерную функцию кожи.
Мочевина
В зависимости от концентрации мочевина может проявлять свойства как кератолитического, так и увлажняющего средства.
В концентрации до 10% мочевина обладает увлажняющими свойствами, снижая чрезкожную потерю воды.
В концентрациях от 10 до 40% мочевина обладает кератолитическими свойствами.

В дополнение к основным свойствам кератолитиков мочевина регулирует созревание клеток эпидермиса:
- снижает скорость и увеличивает время их деления,
- снижает уровень синтеза ДНК в 2 раза,
- сокращает толщину эпидермиса на 20%.
Клинические исследования показывают, что добавление 10%-ой мочевины в основу наружных средств для лечения псориаза снижает:
- шелушение — на 60%,
- утолщение кожи — на 32%.
Мочевина переносится очень хорошо.
Хотя она может вызвать раздражение кожи, оно обычно слабое. Поэтому ее широко используют как дополнительное средство в лечении псориаза у детей.
Салициловая кислота
Сразу предупредим:
Салициловая кислота и ацетилсалициловая кислота (аспирин) — это разные вещества!
Салициловая кислота — самый часто используемый и наиболее изученный кератолитик. Ее выпускают в разных концентрациях и в разных лекарственных формах. Например, в виде мази, лосьона и геля. Однако не все эти формы доступны в российских аптеках.
Чем выше концентрация салициловой кислоты, тем сильнее кератолитический эффект и тем быстрее он наступает.

Особенно эффективна салициловая кислота в устранении толстых псориатических бляшек с сильным шелушением.
Дополнительно салициловая кислота оказывает антимикробное действие.
Однако салициловая кислота снижает эффективность аналогов витамина Д и защищает от ультрафиолета. Поэтому ее не следует использовать:
- одновременно с кальципотриолом,
- перед сеансом фототерапии.
Салициловая кислота в лечении псориаза на голове может быть эффективна и как самостоятельное средство.
Так, ученые исследовали 6%-ый гель с салициловой кислотой. В течение 1,5 месяцев гель наносили на кожу головы ежедневно или на 12 часов в домашних условиях, или на 24 часа — в условиях клиники. Затем гель смывали обычным шампунем.
В результате у 65% пациентов на дому и 90% пациентов в клинике снизилось шелушение и сократилась площадь поражения волосистой части головы.
Салициловая кислота может быть опасна
Однако важно проявить осторожность!

Салициловая кислота способна вызвать отравление.
Отравление может развиться, если салициловую кислоту используют длительно и на площади больше 20% поверхности тела.
Площадь всего кожного покрова головы составляет примерно 10% поверхности тела.
Поэтому изолированное применение салициловой кислоты при псориазе на голове к отравлению не приведет.
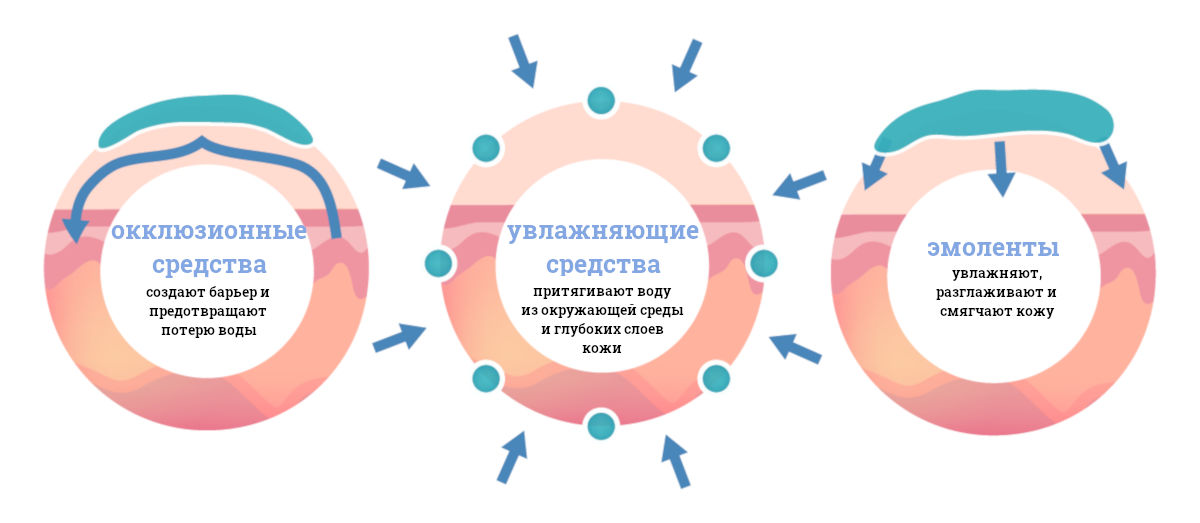
8. Увлажняющие средства и эмоленты
Увлажняющие средства насыщают роговой слой кожи влагой. Эмоленты (от лат. mollire — смягчать) смягчают кожу и делают ее более гладкой.
Часто под увлажняющими средствами и эмолентами подразумевают одно и то же. А именно средство, которое оказывает:
- окклюзионное действие — предотвращает потерю кожей влаги,
- увлажняющее действие — насыщает кожу водой,
- эмолирующее действие — делает кожу более гладкой и мягкой.
К увлажняющим средствам и эмолентам относятся, например, различные кремы, мази, лосьоны на водной основе, а также масла́, в том числе для ванны, и маски для кожи головы.
При регулярном использовании увлажняющие и смягчающие средства повышают чувство комфорта, снижают шелушение, растрескивание и зуд кожи.
Также эти средства повышают проницаемость кожи для наружных средств, например, кортикостероидов, а, значит, увеличивают их эффективность.
Влияние увлажняющих средств и эмолентов на состояние кожи при псориазе ученые оценивают неоднозначно.
Так, в клинических исследованиях сравнили эффективность кортикостероидов и эмолентов. Хотя в эмолентах и нет активных лекарственных веществ, их применение при псориазе улучшило состояние кожи от 15 до 47%.
Вероятно, такой широкий диапазон объясняется разным составом изученных средств. Одновременно эти цифры подтверждают пользу эмолентов в лечении псориаза, ведь они оказывали выраженный положительных эффект.
Однако в трех других небольших клинических исследованиях результаты оказались не столь позитивными. Выяснилось, что на симптомах псориаза применение эмолентов сказалось незначительно. Хотя они и влияли положительно на содержание воды, барьерную функцию, а также размножение и созревание клеток кожи.
В целом увлажняющие средства и эмоленты переносятся хорошо.
Тем не менее они могут вызывать:
- раздражение кожи и чувство жжения,
- аллергический контактный дерматит из-за ароматических и других косметических компонентов,
- угри,
- нарушение пигментации кожи,
- нежелательное повышение проницаемости кожи для бытовых раздражителей, например, моющих средств.
В целом эмоленты и увлажняющие средства положительно влияют на состоянии кожи у больных с псориазом.
Но все же их нельзя назвать самостоятельными и полностью достаточными средствами лечения этого заболевания.
9. Фототерапия: ультрафиолетовая расческа и лазер
Фототерапия — это метод лечения с помощью солнца или искусственных источников света, например, ультрафиолета Б или лазера. Ультрафиолет или лазерное излучение повреждают ДНК клеток кожи и таким образом подавляют их избыточное деление.
Так как волосы не пропускают свет, для лечения псориаза волосистой части головы с помощью фототерапии используют специальные расчески.
В бытовых расческах ультрафиолетовая лампа встроена в сам прибор. В клиниках расчески подключают к внешним источникам ультрафиолета.

По данным научных исследований, фототерапия в клинике довольно эффективна.
Например, использование расчески с широкополосным ультрафиолетом 3 раза в неделю в течение трех месяцев привело к снижению индекса mPASI (модифицированного Индекса Распространенности и Тяжести Псориаза) с 6 до 2,5. При этом никаких нежелательных явлений, например, ожогов, у пациентов не было.
В другом исследовании эксимерный лазер был подключен к фену, который потоком воздуха раздвигал волосы в стороны, облегчая доступ излучения к коже.

Такой модифицированный фен использовали для лечения пациентов, которые были невосприимчивы к глюкокортикоидам. Кожу волосистой части головы облучали 2 раза в неделю в течение 3,5 месяцев. В результате mPASI снизился на 4 единицы. Никаких осложнений терапия не вызвала.
В третьем исследовании после лечения эксимерным лазером ремиссия продолжалась от 1 до 6 месяцев. А самая длительная ремиссия сохранялась 2,5 года.
В результате курса фототерапии половина пациентов полностью избавилась от проявлений псориаза, а у второй половины состояние кожи улучшилось на 50—95%.
Однако все пациенты столкнулись с осложнением: образованием волдырей, особенно вокруг ушей и на затылке, — так называемой фототоксичностью.
Теперь поговорим об эффективности наружных методов лечения. К сожалению, исследований, сравнивающих эффективность разных средств при псориазе на голове, проводили мало. Ниже мы обобщили результаты и сделали выводы из этих исследований.
Что эффективнее: гормоны или аналоги витамина Д?
По результатам клинических исследований, сильные и очень сильные глюкокортикоиды (III и IV классов) эффективнее аналогов витамина Д (кальципотриола).
Однако не стоит забывать, что гормоны из-за возможных побочных эффектов потенциально более опасны, чем аналоги витамина Д.
Комбинация кортикостероида и кальципотриола на первый взгляд оказалась эффективнее кортикостероида отдельно. Однако, по данным самих исследователей, «эта дополнительная выгода не имела клинического значения».
То есть комбинация гормона с аналогом витамина Д не приводила к настолько значимому улучшению состояния кожи пациентов, чтобы имело смысл добавлять аналог витамина Д к гормонам.
Сомнения в большей эффективности такой комбинации подтвердились и в другом исследовании. В нем сравнили кортикостероид с нейтральной основой и комбинацию кортикостероида и кальципотриола с нейтральной основой препарата. Вывод: кортикостероид был эффективнее комбинации кортикостероида с кальципотриолом.
В то же время комбинации гормона и кальципотриола были эффективнее отдельно кальципотриола.
Судя по данным исследований, сильные (III класс) и очень сильные (IV класс) глюкокортикостероиды обладают равной эффективностью. Но нужно учесть, что эти результаты сравнения гормонов основаны на единичных исследованиях.
Также был сделан вывод, что однократное назначение гормонов в течение дня эффективно в той же степени, как и двукратное.
Подытожим:
- Глюкокортикоиды эффективнее аналога витамина Д (кальципотриола).
- Кальципотриол в комбинации с глюкокортикоидом эффективнее кальципотриола отдельно.
- Комбинация гормонов с кальципотриолом не эффективнее глюкокортикоидов отдельно.
- Предположительно, сильные и очень сильные глюкокортикоиды в лечении псориаза на голове эффективны одинаково. Поэтому, скорее всего, нет необходимости применять более сильные кортикостероиды. В то же время чем сильнее гормон, тем он потенциально более опасен из-за нежелательных явлений.
- Однократное и двукратное применение глюкокортикоидов в течение дня эффективно одинаково. Поэтому нет необходимости применять кортикостероид чаще одного раза в день.
Эффективен ли деготь?
Сравнительных исследований дегтя и других средств против псориаза опубликовано мало. К тому же качество этих работ не позволяет сделать однозначные выводы.
Исследование 2002 года не обнаружило разницы в эффективности между дегтем, антралином и кальципотриолом (аналогом витамина Д).
Также не обнаружено разницы между комбинацией дегтя с салициловой кислотой и комбинацией антралина с мочевиной.

По данным других исследований, деготь отдельно или в комбинированных средствах менее эффективен, чем:
- кортикостероиды,
- аналоги витамина Д (кальципотриол),
- ингибиторы кальциневрина (такролимус),
- антралин в комбинации с салициловой кислотой,
- многокомпонентный шампунь с мочевиной, салициловой кислотой, гликолевой кислотой, ихтиолом и полидоканолом.
Напрашивается вывод, что деготь менее эффективен, чем другие медицинские средства при лечении псориаза на голове. Однако возможно, что низкая оценка эффективности дегтя связана с тем, что применять и исследовать его начали очень давно.
Ранние исследования дегтя показывали его эффективность в лечении псориаза.
Но они просто не соответствуют современным стандартам клинических исследований. Поэтому их результаты с трудом могут быть использованы для оценки его эффективности в сравнении с современными средствами.
Однако по словам самих пациентов с псориазом на коже головы, деготь эффективен, недорог и редко вызывает побочные действия.
Последнее очень важно, если учесть необходимость в длительном лечении псориаза из-за его хронической природы и множество неблагоприятных явлений, которые вызывают фармацевтические препараты.
Самое эффективное средство
С точки зрения медицины псориаз — заболевание неизлечимое. Поэтому лечиться или поддерживать ремиссию приходится постоянно.
По сути, лечение становится бесконечным. Поэтому его стоимость для пациентов очень важна.
В то же время при псориазе невозможно постоянно использовать одно и то же средство. Это связано или с падением его эффективности, или с ограничением длительности терапии, или с развитием нежелательных явлений. Тогда встает вопрос о выборе следующего средства.
Ученые постарались найти самую эффективную и недорогую последовательность из трех наружных средств.
В исследовании участвовали пациенты с псориазом на голове средней и тяжелой степени. Было проанализировано 169 различных комбинаций.

Максимальная эффективность при минимальных затратах была у следующей последовательности наружных средств:
- очень сильный кортикостероид 1 раз в день; если эффективность недостаточна, переходят к
- очень сильному кортикостероиду 2 раза в день; если эффективность недостаточна, переходят к
- комбинации сильного кортикостероида (бетаметазона) и аналога витамина Д (кальципотриола) 1 раз в день.
Также с учетом некоторых ограничений ученые сделали дополнительные выводы:
- чтобы не начинать лечение с очень сильных гормонов IV класса из-за их высокой агрессивности, в качестве начальной терапии можно использовать сильный глюкокортикоид III класса 1 раз в день;
- после лечения сильными или очень сильными гормонами или чтобы не применять их слишком долго, в качестве следующего средства можно использовать аналог витамина Д (кальципотриол) 1 или 2 раза в день;
- если сильные глюкокортикоиды и аналог витамина Д не принесли результатов, в качестве третьего средства использовать очень сильный глюкокортикоид 1 или 2 раза в день;
- комбинация сильного глюкокортикоида III класса бетаметазона с кальципотриолом экономически оправдана, только если не помогли сильные и очень сильные глюкокортикоиды и нужно ограничить частоту нанесения наружного средства 1 разом в день.
Таким образом, среди медицинских средств самыми эффективными в лечении псориаза волосистой части головы с учетом затрат на лечение оказались именно наружные кортикостероиды с включением в схему лечения кальципотриола, если одних гормонов оказалось недостаточно.
Однако у этого исследования были значительные ограничения и многие факторы не были учтены. Например:
- исследование продолжалось всего год,
- не учитывались затраты на поддержку ремиссии и борьбу с осложнениями,
- не оценивались рецидивы и т.п.
Поэтому выводы исследования следует воспринимать с осторожностью. И к лечению каждого пациента с псориазом искать свой подход.
Мы подробно рассмотрели наружные средства. Теперь перейдем к системным средствам для лечения псориаза на голове.
II. Системные средства — надежен ли медицинский тыл?
Наружные средства, которые мы описывали выше, наносятся снаружи. Их действие развивается непосредственно в месте нанесения препарата на кожу. Этим наружные средства отличаются от системных.
Системные же средства начинают действовать после попадания в общий, или системный, кровоток. Для этого нужно проглотить таблетку или сделать укол. После этого кровь переносит активное вещество в область псориатического воспаления, где и проявляется его эффект.
Изолированный, а также слабый псориаз кожи головы — при поражении менее половины ее площади — системными средствами не лечат.
Врач назначает их только при дополнительных условиях:
- псориаз на голове не поддается воздействию наружных средств,
- болезнь поражает больше половины волосистой части головы,
- помимо головы псориаз обширно распространился на другие части тела,
- пациент страдает от псориатического артрита,
- тяжело поражены ногти.
Системные средства делятся на 2 категории:
- традиционные системные средства — ими псориаз лечат уже давно;
- биологические системные средства — передовой край медицины.
1. Традиционные системные средства
К традиционным средствам относятся:
- метотрексат,
- циклоспорин,
- ацитретин.
В лечении псориаза их используют уже давно.


Хотя при псориазе эти препараты используют часто, отдельных клинических исследований их эффективности при псориазе на голове опубликовано не было.
Особое внимание нужно обращать на возможные побочные эффекты, которые могут быть очень тяжелыми.
Хочу разобраться...
Читайте подробнее про традиционные системные средства
Противогрибковые препараты
К системным средствам можно отнести и противогрибковые препараты, например, кетоконазол и итраконазол. Их эффективность специально исследовали при псориазе на голове.

Так, у трех из шести пациентов, принимавших кетоконазол, проявления псориаза значительно и быстро сократились. Однако эти улучшения развились преимущественно в местах, типичных для себорейного дерматита.
По всей видимости, положительный эффект кетоконазола объясняется сокращением популяции дрожжевого грибка рода Malassezia. Однако исследование этого противогрибкового средства пришлось прервать из-за токсического действия препарата на печень.
Применение итраконазола одновременно с аналогом витамина Д (кальципотриолом) значительно снижало раздражение кожи, вызванное кальципотриолом. Видимо, такой положительный эффект также был связан с устранением грибков Malassezia.

Тем не менее эти единичные случаи не являются достаточным основанием для назначения противогрибковых средств при псориазе на голове.
Тем более, что роль Malassezia в развитии этой формы псориаза не до конца прояснена.
Вероятно, назначение противогрибковых средств может быть оправдано в случае выраженного себопсориаза. Поскольку грибковое поражение кожи может играть значительную роль в его развитии. А также пациентам с резко сниженным иммунитетом (так называемыми иммунодефицитными состояниями), часто страдающим от грибковых инфекций.
2. Биологические средства
Биологические препараты также относятся к системным. Но в отличие от традиционных они стали появляться только в последние несколько десятилетий.
Выделяют два поколения биологических системных средств:
- первое поколение — адалимумаб, инфликсимаб, этанерцепт;
- второе — устекинумаб, иксекизумаб, секукинумаб и другие.
Биологические средства избирательно блокируют вещества, участвующие в развитии иммунного воспаления.
Таким образом, цепочка реакций, ведущая к возникновению проявлений псориаза, прерывается, и симптомы заболевания исчезают.
По мнению врачей, биологические средства — это предпочтительные препараты при псориазе средней и тяжелой степени.
Эффективность биологических системных средств в устранении проявлений псориаза очень высока и часто достигает 100%.
В этом псориаз волосистой части головы от вульгарного псориаза других частей тела принципиально не отличается.

В то же время неэффективность — основная причина отмены биологических средств. Также могут развиваться и нежелательные явления.
Помимо этого, широкому применению биологических средств мешают их очень высокие цены — в среднем 150 000 рублей за одну инъекцию.
Хочу разобраться...
Читайте подробнее о биологических системных средствах, а также об их эффективности и безопасности
Медицинский подход не способен избавить от псориаза
Мы подробно рассмотрели все медицинские средства, которые врачи используют в лечении псориаза на голове. Но мы вновь и вновь возвращались к одним и тем же вопросам и ограничениям. Обобщим их в виде четырех проблем, которые возникают при лечении псориаза в рамках медицинского подхода.
1. Медицина считает псориаз хронической неизлечимой болезнью с неизвестной причиной.
Поэтому главной своей задачей врачи видят простое устранение внешних проявлений заболевания. Однако даже это у медиков получается плохо, хотя, вроде бы, разнообразие доступных средств велико. Но обилие лекарств не гарантирует эффективности медицинского подхода. Скорее, наоборот: разнообразие указывает на бессилие.
2. На практике медицинские препараты работают лишь в течение относительно краткого времени.
Довольно скоро прежде эффективное наружное средство перестает работать или развиваются его побочные действия. Тогда приходится переходить к следующему, более сильному препарату, у которого и побочные действия тяжелее.
3. Любое медицинское средство не безвредно.
Так, самыми оптимальными по соотношению эффективности и стоимости лечения называют гормональные средства. Но как быть с их нежелательными эффектами? Хорошо, если они не разовьются за те 4 недели, которые указаны в инструкции как максимальный срок непрерывного использования сильных гормонов.
А после исчерпания наружных методов борьбы с псориазом в ход идет тяжелая артиллерия — системные средства. Однако они могут вызвать еще более тяжелые последствия. Кроме того, биологические препараты стоят немыслимых денег.
4. Что делать потом, когда после окончания лечения болезнь возвращается?
При этом ее проявления становятся сильнее, а эффективность того же самого средства снижается из-за привыкания к нему.
Внятных ответов на эти вопросы у медицины нет.

И конца этому пути не видно. Поэтому почти половина больных с псориазом на голове страдают им больше 20 лет, а 8 из 10 пациентов с тяжелой формой — бо́льшую часть времени от начала заболевания.
Но ведь и бесконечно так продолжаться не может.
Может возникнуть впечатление, что, помимо медицинского, других подходов к лечению псориаза нет и быть не может. Ведь врачи нам ничего о них не говорят.
К счастью, такой подход есть. Он лишен всех недостатков, перечисленных выше, и состоит практически из одних только достоинств. Об этом подходе мы кратко рассказываем дальше.
Выход есть, или как избавиться от псориаза на голове
Что делать, если медицина не может вылечить псориаз или хотя бы длительно сдерживать его проявления? Чтобы ответить на этот вопрос, давайте рассмотрим заболевание с другой стороны. Этот подход, альтернативный медицинскому, называется эволюционным.
Эволюционный подход рассматривает псориаз как попытку организма приспособиться к неподходящей среде обитания и неподходящему образу жизни.
Чтобы лучше понять эту мысль, сравним условия, в которых человек жил изначально, то есть к которым мы приспособлены эволюционно, и условия нашей современной жизни. Так ли незначительны различия?
В начале своего эволюционного пути человек:
- жил в экваториальном климате, где солнце ярко светило круглый год,
- ел вкусные и питательные растения,
- пил чистую воду,
- много двигался,
- не страдал от постоянных и изматывающих стрессов.

Сейчас же мы:
- живем в основном в северном полушарии, где солнца не хватает даже летом,
- едим вредную пищу: полуфабрикаты и продукты со множеством искусственных добавок, «пустые» калории и пищу животного происхождения,
- почти перестали пить простую чистую воду,
- ведем сидячий образ жизни,
- из-за неправильного питания и недостаточной физической активности страдаем от лишнего веса и ожирения,
- испытываем постоянный изнуряющий стресс,
- дышим грязным воздухом,
- употребляем алкоголь и табак.

Наш организм не может полностью адаптироваться к этим изменениям в среде и нашем образе жизни. А у 3-5% людей из-за генетических особенностей иммунная система реагирует на все эти неблагоприятные факторы чрезмерно. Так и развивается псориаз.
Поэтому суть эволюционного подхода к лечению псориаза — и в частности псориаза на голове — заключается в устранении этих неблагоприятных факторов, которые к болезни привели.
К сожалению, достаточная мотивация для следования эволюционному подходу и изменения образа жизни часто возникает только после череды неудач с медицинским лечением, когда псориаз продолжает прогрессировать.
Но, к счастью, большинство внешних факторов, провоцирующих псориаз, могут быть значительно ослаблены и даже полностью устранены. Вопрос лишь в том, в какой степени сам пациент в этом заинтересован.

Подробно об эволюционном подходе и о том, как устранить провоцирующие факторы, мы рассказываем в нескольких статьях. Вы можете ознакомиться с ними по следующим ссылкам:
- Что такое псориаз — медицинский и эволюционный подходы,
- Причины псориаза — знать, чтобы победить,
- Лечение псориаза — как победить болезнь,
- Диета при псориазе — выбираем самую эффективную и полезную,
- Метод Пегано,
- Диета Пегано.
Мы надеемся, что смогли пробудить в вас интерес к эволюционному подходу. Читайте, изучайте, размышляйте и начните работать с причинами болезни в соответствии с эволюционным подходом.
Следование ему позволит вам не только избавиться от псориаза на голове, но и поможет решить или предотвратить многие другие проблемы со здоровьем.
Мы постарались предоставить исчерпывающую информацию о лечении псориаза на голове. Выбор за Вами. Цените себя и относитесь к себе бережно. И будьте здоровы!
Важные выводы
Мы рассмотрели два подхода к лечению псориаза на голове — медицинский и эволюционный.
Медицинский подход
Врачи обычно начинают лечение с наружных средств. И главными в этом ряду выступают сильные и очень сильные гормональные препараты (III и IV классов).
Если наружные средства не помогают или течение болезни тяжелое, врачи переходят к системным средствам — традиционным или биологическим.
При лечении псориаза на голове медицинскими методами важно помнить о его ограничениях:
- Медики утверждают, что причины псориаза не известны. Поэтому лечение сводится лишь к подавлению внешних проявлений болезни.
- Из-за этого лечение оказывает лишь временный эффект. А после окончания терапии внешние проявления псориаза возвращаются. И часто они становятся сильнее, чем были до лечения.
- Лечение медицинскими средствами нельзя проводить непрерывно из-за побочных эффектов. Так, у гормональных средств самое нежелательное явление — это атрофия кожи. Традиционные системные средства могут привести к еще более тяжелым последствиям. Поэтому их применяют исключительно под контролем врача. А биологические системные средства очень дороги, не всегда эффективны и тоже вызывают побочные действия.
Эволюционный подход
Его главный принцип — устранить причины болезни, поддающиеся воздействию, то есть внешние провоцирующие факторы. Отсюда и его преимущества:
- способен избавить от псориаза,
- лишен неблагоприятных эффектов,
- оздоравливает весь организм в целом.
- Если статья была для Вас полезной, поделитесь ей с теми, кому она тоже может принести пользу.
А в комментариях к статье опишите Ваш опыт и тем самым помогите другим читателям.
Спасибо большое! Мы ценим Ваше внимание!
Приложение: список литературы
Некоторые из использованных научных статей:
- Carroll CL et al. Topical tacrolimus ointment combined with 6% salicylic acid gel for plaque psoriasis treatment. Arch Dermatol. 2005;141(1):43–46.
- Chan CS et al. Treatment of severe scalp psoriasis: from the Medical Board of the National Psoriasis Foundation. J Am Acad Dermatol. 2009;60(6):962–971.
- Faergemann J et al. Scalp psoriasis: synergy between the Malassezia yeasts and skin irritation due to calcipotriol. Acta Derm Venereol. 2003;83(6):438–41.
- Farr PM et al. Response of scalp psoriasis to oral ketoconazole. Lancet. 1985;2(8461):921–2.
- Going SM et al. Salicylic acid gel for scalp psoriasis. Clin Exp Dermatol. 1986;11:260–2.
- Hagemann I et al. Topical treatment by urea reduces epidermal hyperproliferation and induces differentiation in psoriasis. Acta Derm Venereol. 1996;76:353–6.
- He Y et al. Clinical efficacy of 0.1% tacrolimus ointment on plaque psoriasis of scalp and face. J Clin Dermatol. 2008;37:254–255.
- Jacobi A et al. Keratolytics and emollients and their role in the therapy of psoriasis: a systematic review. Dermatol Ther (Heidelb). 2015 Mar;5(1):1-18.
- Kemeny L et al. Dithranol: a review of the mechanism of action in the treatment of psoriasis vulgaris. Skin Pharmacol. 1990;3(1):1–20.
- National Clinical Guideline Centre (UK). Psoriasis: Assessment and Management of Psoriasis. London: Royal College of Physicians (UK); 2012 Oct.
- Pauporte M et al. Fluocinoloneacetonide topical oil for scalp psoriasis. J Dermatolog Treat. 2004;15:360–4.
- Rim JH et al. Electrical measurement of moisturizing effect on skin hydration and barrier function in psoriasis patients. Clin Exp Dermatol. 2005;30:409–13.
- Sola-Ortigosa J et al. Psoriasis del cuero cabelludo [An update on scalp psoriasis]. Actas Dermosifiliogr. 2009 Sep;100(7):536-43.
- Sticherling M et al. Therapy of psoriasis in childhood and adolescence—a German expert consensus. J Dtsch Dermatol Ges. 2011;9:815–23.
- Taneja A et al. Broad-band UVB fiber-optic comb for the treatment of scalp psoriasis: a pilot study. Int J Dermatol. 2004;43(6):462–7.
- Taylor CR et al. A 308-nm excimer laser for the treatment of scalp psoriasis. Lasers Surg Med. 2004;34(2):136-140.
- van de Kerkhof PC et al. Safety and efficacy of combined high-dose treatment with calcipotriol ointment and solution in patients with psoriasis. Dermatology 2002; 204(3):214–21.
- van de Kerkhof PC et al. Scalp psoriasis, clinical presentations and therapeutic management. Dermatology. 1998;197(4):326-34. doi: 10.1159/000018026. Erratum in: Dermatology 1999;198(2):222.
- van Duijnhoven et al. Novel quantitative immunofluorescent technique reveals improvements in epidermal cell populations after mild treatment of psoriasis. Acta Derm Venereol. 2005;85:311–7.
- Wulff-Woesten A et al. Dithranol in an emulsifying oil base (bio-wash-oil) for the treatment of psoriasis of the scalp. Skin pharmacology and physiology vol. 17,2 (2004): 91-7.